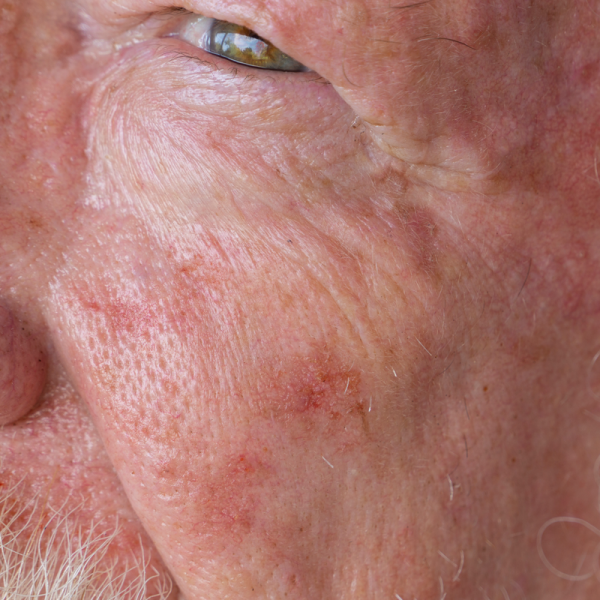
Hvad er basalcellekarcinom?
Basalcellekræft er en lys, hvid hudkræft, der udvikler sig fra hudens basalcellelag og hårsækkens rodskeder. Basalcellekræft er mest almindeligt på hoved og hals, men kan også sjældnere forekomme på krop, arme og ben. Basalcellekarcinom er den mest almindelige type hudkræft og rammer i gennemsnit flere mænd end kvinder.
Mens malignt melanom også danner metastaser i andre organer, er dette sjældent tilfældet med basalcellecarcinom. Basalcellecarcinom kan dog også vokse ind i det omkringliggende væv og angribe knogle eller brusk. Dødeligheden af basalcellekarcinom er relativt lav sammenlignet med sort hudkræft.
Hvordan udvikles basalcellecarcinom?
Basalcellecarcinom udvikler sig fra en basalcelle. Det er celler i det øverste lag af huden. UV-stråling kan f.eks. forårsage ændringer i basalcellerne og få dem til at vokse ukontrolleret.
Hvad er risikofaktorerne for basalcellekarcinom?
Basalcellekarcinom skyldes som regel mange års intensiv soleksponering, og derfor har personer, der ofte udsættes for UV-stråling, og som f.eks. arbejder meget udendørs, tendens til at udvikle basalcellekarcinom. Basalcellekarcinom er særligt almindeligt på områder, der udsættes for meget sollys, f.eks. næse, ører, underlæbe, hals eller hænder.
Ud over UV-stråling kan basalcellekarcinom også skyldes arvelig disposition. Personer med en lys hudtype er særligt ramt af dette. Men det er også muligt, at et basalcellekarcinom kan opstå, efter at immunsystemet er blevet undertrykt med medicin, f.eks. efter en transplantation.
Hvad er symptomerne på basalcellekarcinom?
Basalcellekarcinom kan vise sig som en hudfarvet til rødlig knoldformet tumor. Typiske symptomer er en perleformet kant og gennemskinnende små blodkar på hudens overflade. Hvis basalcellecarcinomet allerede er langt fremme i sin vækst, kan der også udvikles sår, som bliver mærkbare ved vådhed og/eller mindre blødninger.
Hvordan diagnosticeres basalcellekarcinom?
Hvis der er mistanke om et basalcellekarcinom, vil hudlægen undersøge det pågældende hudområde indgående under det såkaldte refleksmikroskop. Ved hjælp af olie og det polariserende lys i reflektionsmikroskopet kan huden undersøges nærmere ned til de dybere lag. Denne forstørrelse gør det normalt muligt for hudlægen at afgøre, om hudforandringen er godartet eller ondartet.
Undersøgelsen kan også foretages med et konfokalt lasermikroskop. I dette tilfælde undersøges det berørte hudområde ved hjælp af laserlys i en passende bølgelængde. Patienten får dog først en bekræftet diagnose efter den respektive hudundersøgelse efter biopsi af det ændrede væv. Til dette formål kan tumoren enten fjernes helt og undersøges i laboratoriet (excisionsbiopsi) eller der tages en lille vævsprøve, som analyseres (snitbiopsi). Hvis der er mistanke om, at basalcellecarcinomet allerede har spredt sig til dybere hudlag, f.eks. til knoglerne, kan der også foretages en computertomografi.
Hvordan behandles basalcellekarcinom?
De vigtigste behandlingsmetoder for basalcellekarcinom er kirurgi, strålebehandling, lokalbehandling eller systemisk behandling. Komplet kirurgisk fjernelse af basalcellecarcinomet er standardbehandlingen. Tumoren skæres ud under lokalbedøvelse. Hvis det ikke lykkes helt første gang, forsøger man at fjerne det resterende tumorvæv ved en opfølgende operation. Formålet er at forhindre, at tumoren vokser igen på samme sted.
Hvis en operation ikke er mulig på grund af patientens generelle helbredstilstand eller andre problemer, kan der også anvendes alternative behandlingsmetoder, som f.eks. strålebehandling. Strålebehandling er i øvrigt også velegnet, hvis tumoren ikke kunne fjernes fuldstændigt under den første operation, og et andet kirurgisk indgreb ikke er en mulighed for patienten.
Ud over strålebehandling er immunologisk behandling med imiquimod-salve også mulig. Denne type behandling anvendes primært til store, overfladiske basalcellekarcinomer. Salven med det aktive stof imiquimod aktiverer immuncellerne og stimulerer også produktionen af budbringersubstanser i immunsystemet. Påføringen sker normalt flere gange om ugen i i alt seks uger og har en fantastisk succes. Mere end 80 procent af patienterne udvikler ikke basalcellekarcinom igen efter mindst fem års behandling.
Hvis basalcellekarcinomet allerede er langt fremskredet, er den såkaldte systemiske behandling med hedgehog-hæmmere velegnet. Det er en række antineoplastiske lægemidler, der hæmmer cellevækst og celledifferentiering og anvendes specifikt til tumorbehandling.
Hvad er prognosen efter basalcellekarcinom?
Omkring en tredjedel af alle patienter udvikler basalcellekarcinom igen, selv efter at det er blevet behandlet med succes. Risikoen for tilbagefald er især ved de ikke-kirurgiske behandlingsmetoder betydeligt højere end ved kirurgisk fjernelse. Det anbefales derfor, at patienterne deltager i de regelmæssige opfølgningsundersøgelser hos hudlægen, men også selv kontrollerer deres hud for abnormiteter. Perioden for opfølgende undersøgelser bør være ca. hver sjette måned for patienter, der har fået fjernet tumoren med succes og fuldstændigt, mens regelmæssige kontroller hver tredje måned anbefales for alle andre på grund af den højere risiko for tilbagefald.
Hvordan kan man forhindre, at basalcellekarcinom opstår igen?
Nogle patienter kan få råd om at tage et højt indtag af B3-vitamin (nikotinamid) for at forebygge tilbagefald af basalcellekarcinom. B3-vitamin modvirker UV-celleskader og har en forstærkende virkning på DNA's selvreparation. Undersøgelser har vist, at indtagelse af nikotinamid kan reducere risikoen for at udvikle basalcellekarcinom med 20 procent. Denne effekt eksisterer dog kun, mens man tager vitaminet. Hvis vitaminet afbrydes, har patienten en tilsvarende høj risiko for tilbagefald. Det samme gælder i øvrigt, hvis B3-vitamin kun ordineres i en lav dosis.
