Čo je mycosis fungoides?
Mycosis fungoides je ochorenie, ktoré pochádza z T-lymfocytov. . Patrí medzi nízko malígne nehodgkinské lymfómy. T-lymfocyty sú bunky imunitného systému, ktoré za normálnych okolností útočia na patogény. Pri mycosis fungoides však degenerujú a napádajú kožu. Preto sa toto ochorenie nazýva aj plesňový lišajník. Príčiny tohto ochorenia sú zatiaľ neznáme.
Ako často sa mycosis fungoides vyskytuje?
Mycosis fungoides patrí medzi zriedkavé nádorové ochorenia, ale je to jedno z najčastejších lymfómových ochorení ( asi 2 %). Väčšinou sa mycosis fungoides vyskytuje v druhej polovici života a ženy majú približne dvakrát vyššiu pravdepodobnosť, že sa u nich vyvinie, ako muži.
Aké rizikové faktory zohrávajú úlohu pri vzniku mycosis fungoides?
Zatiaľ príčiny ochorenia nie sú do veľkej miery známe. Pri väčšine iných nehodgkinských lymfómov sa pozorovali súvislosti s poruchami imunity, vírusovými infekciami a niektorými liekmi, genetickými faktormi a ionizujúcim žiarením, ale v prípade mykózy fungoidov zatiaľ nie.
Aké sú príznaky mycosis fungoides?
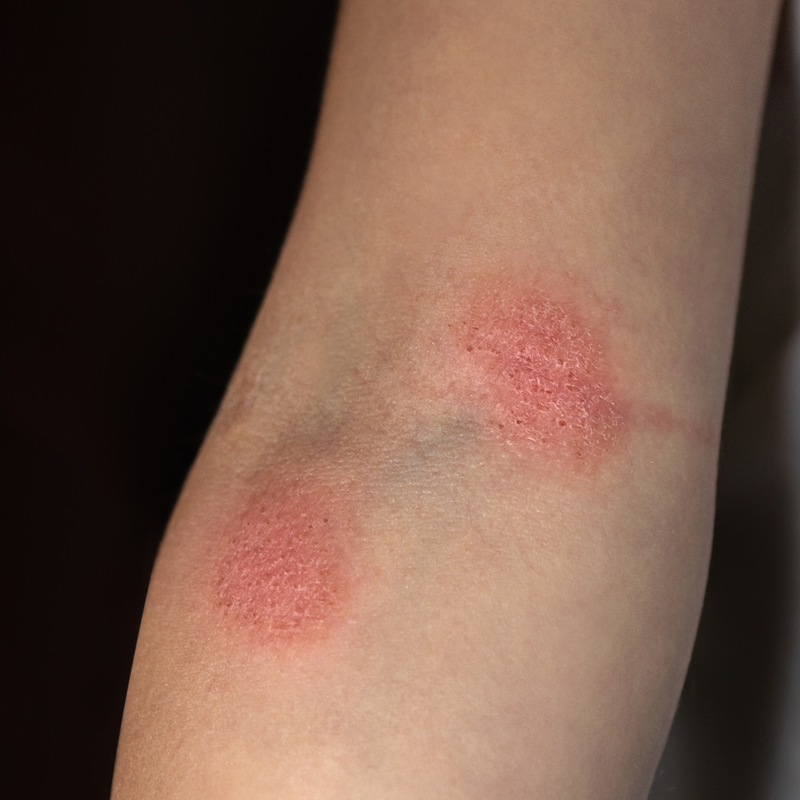
Často je priebeh ochorenia postupný a sprevádzajú ho netypické kožné zmeny v priebehu niekoľkých rokov . Ochorenie sa často zamieňa s ekzémom a psoriázou. V mnohých prípadoch sa postihnutí sťažujú na silné svrbenie v postihnutých oblastiach. Vnútorné strany ramien a vnútorné strany stehien sú obzvlášť obľúbenými oblasťami kožných zmien. Vytvárajú sa tam suché, začervenané, šupinaté alebo mierne inkrustované plátky. Vo väčšine prípadov sa kožné zmeny prehĺbia až po niekoľkých rokoch a postihujú ďalšie vrstvy kože. Dôsledkom sú vyvýšené ložiská, tzv. noduly a plaky, ktoré sa rozširujú po celej koži. V ďalšom priebehu ochorenia sa tvoria veľké uzliny v tvare huby. Ak sa mycosis fungoides nelieči, ochorenie sa môže prostredníctvom lymfatického systému a krvného obehu rozšíriť do vnútorných orgánov.
Ako sa diagnostikuje mycosis fungoides?
Lekár stanoví predbežnú diagnózu na základe anamnézy pacienta a zmien na koži. Potom sa odoberie biopsia z postihnutého kožného arzenálu a vyšetrí sa pomocou mikroskopu . Definitívna diagnóza je spravidla možná až vtedy, keď nádor už prenikol hlbšie do kože a v krvi možno zistiť zvýšený počet lymfocytov.
Okrem toho sa ako vyšetrovacie postupy používajú ultrazvuk, röntgen, CT a MRI . Tým sa vylúči napadnutie vnútorných orgánov . Mycosis fungoides sa na základe výsledkov vyšetrení delí na rôzne štádiá . Tieto štádiá sú dôležité pre liečbu a . Tieto štádiá sú dôležité pre liečbu a aj pre prognózu:
- Štádium I: Takzvané štádium ekzému. Rakovina sa dá rozpoznať na základe začervenaných a šupinatých škvŕn . V tomto štádiu nie sú zväčšené lymfatické uzliny.
- Štádium II: Nazýva sa aj štádium plaku. Môžu byť už prítomné uzliny a kožné ochorenia . Opuch lymfatických uzlín bez rakovinových buniek.
- Štádium III: V tomto štádiu je postihnutá takmer celá koža. V zväčšených lymfatických uzlinách nemožno zistiť žiadne rakovinové bunky.
- Štádium IV: Postihnutá je nielen koža, ale aj lymfatické uzliny a/alebo vnútorné orgány.
Ako sa lieči mycosis fungoides?
V prvom rade závisí výber liečby od štádia ochorenia v čase stanovenia diagnózy. V každom prípade by sa pred začatím liečby malo zabezpečiť, aby postihnutá osoba nemusela trpieť väčšími nepríjemnosťami, ako spôsobuje samotné ochorenie. Rádioterapia, chemoterapia a ošetrenie svetlom (PUVA) sa považujú za veľmi účinné terapeutické postupy.
Rádioterapia
Tak ako všetky nehodgkinské lymfómy, aj mykózna fungoitída je citlivá na žiarenie. Lokálne ožarovanie elektrónovými zväzkami a rentgenovým žiarením môže byť dostatočné na zničenie nádoru v prípadoch obmedzených nádorových zmien kože . Ožarovanie celej kože je však možné aj v prípade rozsiahleho postihnutia kože bez ďalšieho postihnutia orgánov alebo lymfatických uzlín.
Chemoterapia
V pokročilom štádiu ochorenia sa používa chemoterapia, ak sú už postihnuté orgány a lymfatické uzliny. Cieľom tejto formy liečby je usmrtiť rakovinové bunky v celom tele. Lieky ako cytostatiká celkom dobre účinkujú proti rýchlo rastúcim bunkám. Liečba prebieha v niekoľkých cykloch, ktoré zvyčajne trvajú niekoľko mesiacov. Keďže používané cytostatiká ovplyvňujú aj normálne tkanivo, vo väčšine prípadov sa vyskytujú závažné vedľajšie účinky, ako sú nevoľnosť, vracanie, vypadávanie vlasov, hnačka, náchylnosť na infekcie a zvýšený sklon ku krvácaniu.
Svetelná terapia (PUVA)
V štádiu I ochorenia sa PUVA môže používať v kombinácii s masťami obsahujúcimi kortizón. Zvyčajne sa na liečbu psoriázy používa svetelná terapia. Buď sa podáva liečivo psoralén vo forme tabliet, alebo sa aplikuje na kožu . Ten sa hromadí v rakovinových bunkách, ktoré sa potom ničia ožarovaním UV-A svetlom. Od štádia plaku však už samotná liečba PUVA nepostačuje, ale môže sa použiť v kombinácii s imunoterapiou.
Aký je priebeh mycosis fungoides?
Ochorenie zvyčajne postupuje veľmi pomaly v priebehu mnohých rokov až desaťročí. Ak sa mycosis fungoides diagnostikuje skôr, ako sú postihnuté vnútorné orgány a lymfatické uzliny, prognóza je veľmi dobrá a pacienti sa môžu vyliečiť. V neskorších štádiách sa však choroba už nedá vyliečiť, ale dá sa aspoň dočasne zastaviť vhodnou terapiou.
Aká je následná liečba mycosis fungoides?
Následná liečba mycosis fungoides závisí od štádia, v ktorom bol nádor objavený, a tiež od toho, ako bol liečený. Ak bol nádor ešte v počiatočnom štádiu, následná starostlivosť sa odporúča v intervaloch 6 až 12 mesiacov. Ak bol nádor už v štádiu III a IV, návštevy lekára sú potrebné každých 4 až 6 týždňov, aby bolo možné posúdiť úspešnosť liečby.
